骨粗鬆症
骨密度測定(DEXA)、骨代謝マーカー(血液検査)にて診断し薬物療法、食事療法、運動療法を行います。定期的な各種検査にて薬剤選択を行います。骨粗鬆症に伴う骨折は大腿骨頚部骨折、脊椎圧迫骨折、橈骨遠位端骨折、上腕骨近位端骨折などが多くみられます。なかでも大腿骨頚部骨折、脊椎圧迫骨折をおこしますとて寝たきりになってしまう方もいらっしゃいます。早期の診断、治療が必要です。骨粗鬆症リエゾンサービスの一環として地域住民への骨粗鬆症に対する啓発活動を行います。
骨粗鬆症(PDF:File not found! )
骨粗鬆性骨折
以下にあげる骨折を起こされた方は骨粗鬆症を基盤とした骨折の可能性が非常に高いため必ず骨粗鬆症検査を受けましょう。
骨粗鬆症の患者さんが転倒し背中、腰の痛みが出現した場合は脊椎圧迫骨折が疑われます。
病院を受診していただきどのような骨折型なのかを調べましょう。症状の特性は寝起きなど体の位置を変える際に痛みが増強することです。安静時にはさほど痛みを感じません。中には症状もなくいわゆる“いつのまにか骨折”を起こしている場合もあります。そのような場合は身長の低下や腰の曲がりで気づかれる場合もあります。通常の圧迫骨折であればコルセット装着下に早期運動療法を行い、痛みは2-3週ほどで軽減します。痛みのため在宅が困難な場合は入院加療を行います。4-6週ほどの入院です。脊柱管(脊髄の通っている管)の壁まで骨折が及んでいる場合は受傷後2-3か月後に遅発性麻痺(足の動きが悪くなる、尿が出にくい、足の感覚が鈍いなど)を起こすことがあります。この場合は手術が必要になることもあります。
大腿骨頚部骨折(足の付け根の骨折)
保存的治療では合併症のため寝たきりになる可能性が高いため、全身状態が許す限り早期の手術加療、早期の歩行訓練が必要です。骨折の型により金属製インプラントを用いた骨接合術または人工関節置換術を選択します。
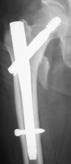
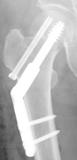
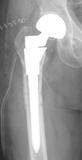
大腿骨頚部骨折(PDF:File not found!)
橈骨遠位端骨折(手首の骨折)
10年ほど前まではギプス、シーネなどによる保存療法が主体でした。この保存療法では、骨脆弱性のある高齢者の骨折は時間の経過とともに転位が進行(ずれる)し満足のいく機能的予後が得られないことがありました。脆弱性のある骨に対しても固定性が保たれ早期の可動域訓練が可能となるこの部位専用のプレートが開発され、成績も安定しておりますので積極的に手術をお勧めいています。手術後1-2週ほどで洗顔、お箸使用などの日常生活動作が可能となります。
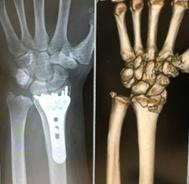
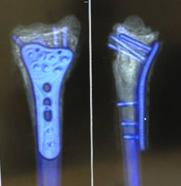
上腕骨頚部骨折(腕の付け根の骨折)
足の付け根の骨折(大腿骨頚部骨折)は手術を要する場合が多いのですが、腕の付け根(上腕骨頚部骨折)の骨折ではずれが大きい場合が手術の対象となります。手術は骨折型によりプレート、髄内釘を使いわけています。保存加療は三角巾やバスとバンドを用いた胸壁固定を3週ほど行い、その後可動域訓練を開始します。
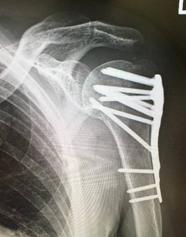
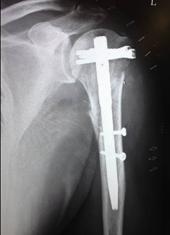
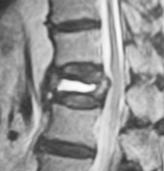
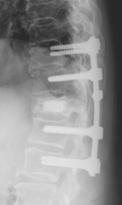
脊椎圧迫骨折(せぼねの骨折)
骨粗鬆症の患者さんが転倒し背中、腰の痛みが出現した場合は脊椎圧迫骨折が疑われます。
病院を受診していただきどのような骨折型なのかを調べましょう。症状の特性は寝起きなど体の位置を変える際に痛みが増強することです。安静時にはさほど痛みを感じません。中には症状もなくいわゆる“いつのまにか骨折”を起こしている場合もあります。そのような場合は身長の低下や腰の曲がりで気づかれる場合もあります。通常の圧迫骨折であればコルセット装着下に早期運動療法を行い、痛みは2-3週ほどで軽減します。痛みのため在宅が困難な場合は入院加療を行います。4-6週ほどの入院です。脊柱管(脊髄の通っている管)の壁まで骨折が及んでいる場合は受傷後2-3か月後に遅発性麻痺(足の動きが悪くなる、尿が出にくい、足の感覚が鈍いなど)を起こすことがあります。この場合は手術が必要になることもあります。
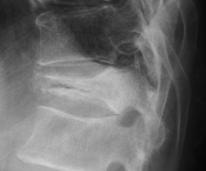
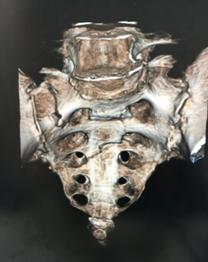
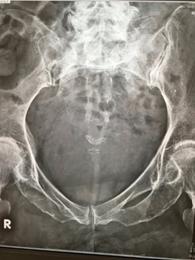
骨盤輪脆弱性骨折(おしりの仙骨という骨の骨折)
高齢者が転倒しお尻が痛いという場合、仙骨に脆弱性骨折を起こしていることがあります。仙骨に圧痛を認め座位保持が困難となります。仙骨はお尻ですが同時に前方の恥骨坐骨にも骨折を起こしている場合があり、骨癒合に長期間を要することがあります。レントゲンでは分かりにくいのでCT,MRIが有用です。転位(骨のずれ)が進行する場合や痛みが高度な時には手術加療も考慮されます。
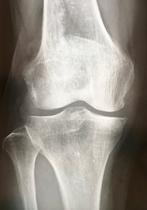
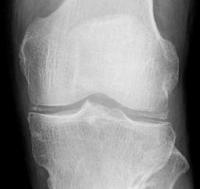
変形性膝関節症
膝関節のクッションである軟骨の摩耗(すり減り)や筋力の低下が要因となって、膝の関節に炎症が起きたり、関節が変形したりして痛みが生じる病気です。中高年の方に多い病気ですが、とりわけ女性に多く、50歳以降になるにつれて患者さんの数が増えていきます。変形性膝関節症が進行すると日常生活に支障が生じるほどの痛みになります。痛みのために運動量が減ると、筋力低下も進行して、歩行も困難になることがあります。また、骨の変形が進んでくると、外見的にも関節の変形が目立つようになります。
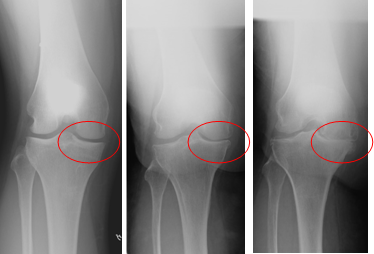
下に示したレントゲンでは骨と骨の間の軟骨が徐々にすり減っていく過程がみられます。一番右は完全に完全に軟骨がなくなり、骨同士がぶつかっています。
保存療法
運動療法、物理療法や薬物療法などがあります。運動療法や物理療法はいわゆるリハビリテーションで、筋力トレーニングや温熱療法などがあります。薬物療法は痛み止めやヒアルロン酸の注射があります。減量は膝関節にかかる負担を軽減する意味で有効です。保存療法でも痛みが緩和されず、日常生活に支障をきたす場合は外科的治療法が考慮されます。
高位脛骨骨切り術
変形した膝関節の一部の骨を切り、膝の変形を整える手術です。骨切り部をプレートで固定するため長期の入院が必要で回復に時間がかかります。膝の動きがよく、変形の程度が軽い場合に限られます。
関節鏡視下郭清術
膝関節に関節鏡を挿入し、関節内部を洗い、炎症の原因となる滑膜や、変性して損傷した半月板を切除する手術です。しかし、関節炎が進行した状態になると関節鏡の手術効果は減少し、軟骨が消失した状態では、十分な効果を期待できません。
人工膝関節単顆置換術
膝関節の片側のみを人工の関節に置き換える手術です。軟骨の異常が片側のみで、かつ靱帯のバランスが適切である方にはこの手術方法をすすめます。人工膝関節全置換術に比べ手術による侵襲が小さく回復が早くなります。
全人工膝関節置換術
全人工膝関節置換術とは、変形した関節を金属や超高分子量ポリエチレンでできた人工の関節に置き換える手術です。大きさや機種など、患者様に適したものを選んで使用します。皮膚の切開は膝の正面に行います。膝関節を露出したら専用の精密な器具や誘導装置(ガイド)を使って人工関節に合わせて骨を切除します。形が整ったら、骨セメントを使用してコンポーネントを骨に固定します。人工膝関節置換術は、ひどくすり減った関節軟骨を取り除き、痛みを取る為の、最後に残された方法です。
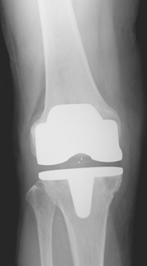
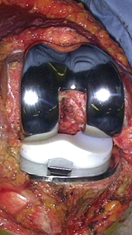
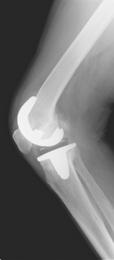

全人工膝関節置換術(PDF:File not found!)
変形性膝関節症に対する手術(PDF:File not found!)
変形性股関節症
人工股関節置換術を必要とする関節炎のタイプとして最も多いものに変形性関節症があります。これは、股関節のクッションである軟骨の摩耗(すり減り)や筋力の低下が要因となって、股関節に炎症が起きたり、関節が変形したりして痛みが生じる病気です。また、関節リウマチによっても軟骨の損傷が起こり、関節の隙間がなくなり痛みを生ずることもあります。大腿骨頭壊死から進行する変形にも適応になります。その他、若年者の転位が高度な大腿骨頚部骨折の場合も、長期成績の観点から人工股関節置換術を選択することがあります。
上記の関節障害が進行すると日常生活に支障が生じるほどの痛みになります。痛みのために運動量が減ると、筋力低下も進行して、歩行も困難になることがあります。
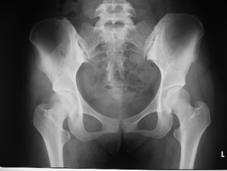
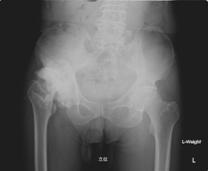
下に示したレントゲンでは、左のレントゲンは正常な方のものですが右のレントゲンでは右股関節において、骨と骨の間の軟骨が完全になくなり変形し、骨同士がぶつかっています。
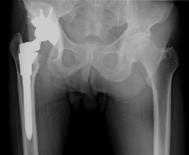
人工股関節置換術とは
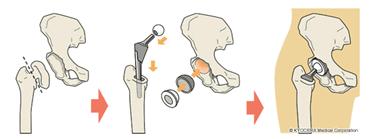
手術はおしりに10-20cm(体格によって長さが異なります)切開を加え、股関節のすり減った軟骨を削って、骨盤側と大腿骨側に金属製の人工関節を入れます。骨盤側の人工関節には骨盤の骨が弱い場合、ネジを1-3本使用して固定します。また、麻酔をかけた後で、股の開きが悪い場合は、内股に1cmの切開を加えて、内股のスジを伸ばす手術を追加します。人工股関節置換術とは、変形した関節を金属や超高分子量ポリエチレンでできた人工の関節に置き換える手術です。大きさや機種など、患者様に適したものを選んで使用します。人工股関節置換術は、ひどく磨り減った関節軟骨を取り除き、痛みを取る為の、最後に残された方法であり、痛みを取り除き股関節の機能を回復する手術です。
全人工股関節置換術(PDF:File not found!)
高齢者膝関節障害
特発性膝関節骨壊死
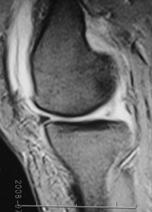
大腿骨内側顆関節面に骨壊死(最近では脆弱性骨折ともいわれております)が生じる病気です。多くは原因不明です。下に挙げた内側半月板後節損傷が原因になるという説もあります。かなり激しい痛みで、夜間に痛みが増強する傾向があります。診断はMRIが有用です。壊死部分の広がりなどがわかります。初期の場合は、消炎鎮痛剤の内服や膝の外反装具や靴に入れる外側が厚い足底装具、杖による部分免荷などが行われます。壊死領域が狭い場合は自然に壊死部が治癒することもあります。関節面の陥凹が強く、内反変形などを伴い、痛みのコントロールが難しいときは、手術加療を検討します。
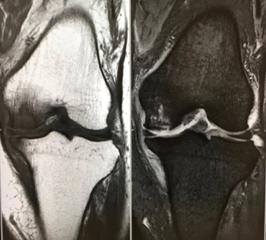
内側半月板後節損傷
中高齢者が歩行時や椅子からの立ち上がりの際に急な膝の裏の痛みを訴えた場合には内側半月板後角損傷が疑われます。診断はまず医師が疑うことで、確定診断にはMRIが有用です。関節軟骨損傷など変形性膝関節症の進行がない場合は半月板縫合術が適応になります。
急に起こった、歩行時の膝後面痛が持続する場合は病院を受診しましょう。
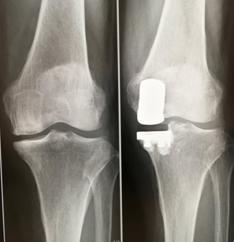
膝関節周囲脆弱性骨折
骨粗鬆症による脆弱性がある骨に、軽微な外力が加わった際に生じる骨折を脆弱性骨折といいます。生理的範囲を超える外力の繰り返し負荷が健常な骨に作用した場合おきる疲労骨折とは区別されるものです。簡単に言うと疲労骨折は若年者、脆弱性骨折は高齢者におきるということです。病院に通っていてもなかなか膝の痛みが改善しないときは疑われる疾患です。
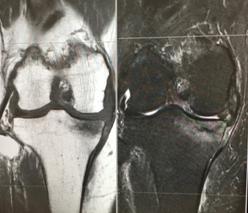
偽痛風性関節炎
外傷なしに急に膝の激痛が出現する急性発作性関節炎です。通常は消炎鎮痛剤などを使用することで最短1日ないし最長4週間で自然と軽快する疾患です。発作の出方、痛みの程度から痛風と似ているため偽痛風と呼ばれます。痛風と同様発作時以外では自覚症状はありません。局所には発赤、腫脹、熱感、水腫(水がたまる)を認めます。痛風は尿酸ナトリウムという結晶による関節炎ですが偽痛風はピロリン酸カルシウム結晶が原因となります。
単純レントゲンにて点状、線状の石灰化像を認め、関節液からピロリン酸カルシウム結晶が検出されれば診断は確定します。治療は局所安静、消炎鎮痛剤、関節液穿刺・ステロイド剤注入などです。化膿性関節炎との鑑別が大事です。膝関節以外の関節にも生じることがあります。
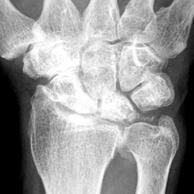
手
ばね指(屈筋健腱鞘炎)
指を動かすとコキコキ音がする、指の先端から数えて2番目の関節が曲がったまま伸びない、無理に伸ばそうとすると痛い、3番目の関節部の手のひら側が痛いなどの症状がみられる場合はこの疾患を疑います。手をよく使うかたに多く見られます。治療は装具による固定、腱鞘内ステロイド注射などがあります。症状が改善しない場合は手術を行います。手術は局所麻酔で行い、日帰り手術が可能です。保存療法を漫然と繰り返すと2番目の関節が伸びなくなり(拘縮)ますので、手術をする場合はそうなる前に行います。
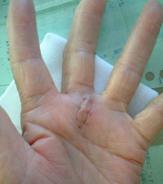
ばね指(PDF:File not found!)
ドケルバン病
手首の親指側の盛り上がった部分での腱鞘炎です。親指へ行く腱(すじ)がこの部分で腱鞘炎を起こすことで痛みが生じます。進行すると親指を上に持ち上げることができなくなり、親指を使った動作が困難となりますので手術加療が行われます。
ドケルバン病(PDF:File not found!)
手根管症候群
手の母指、示指、中指にしびれ、痛みがでます。このしびれ、痛みは明け方に強くなることがあります。進行すると手のひら側の親指の付け根の筋肉が萎縮し、つまみ動作がしにくくなります。治療は安静、ブロック注射などがありますが進行する場合は手術が必要です。
手のしびれの原因は手根管症候群だけではなく頚椎症が合併している場合もありますので術前にMRIなどを撮像することで鑑別が可能です。
手根管症候群(PDF:File not found!)
マレット指
ボールが指先にあたり、手の指の先端から数えて最初の関節(DIP関節といいます)が曲がったままとなり、自力で伸ばせないときはこの外傷が考えられます。腱が切れる場合と骨折を伴う場合の2パターンがあります。装具療法もありますが基本的には手術をお勧めしております。手術に使用したピンは4週ほどで抜去します。
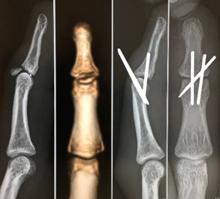
マレット指(PDF:File not found!)
足
外反母趾
近日掲載予定です。しばらくお待ち下さい。
スポーツ・関節鏡
スポーツ・関節鏡に関してはスポーツ外傷・障害 専門外来の入院・手術関連資料をご覧ください。
